PETMR,乳腺增生分分钟搞定!
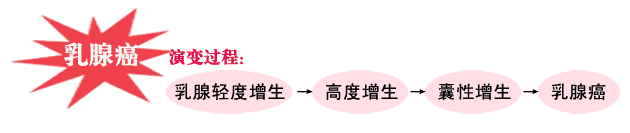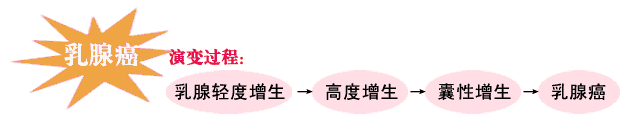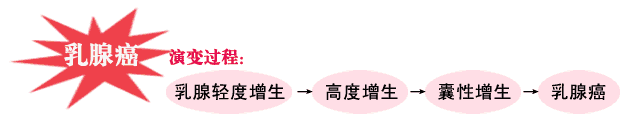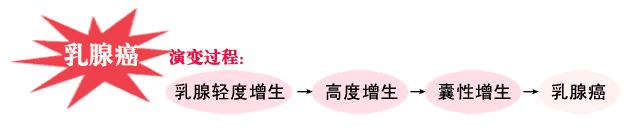
乳腺增生是女性乳腺多见的一类临床症候群,是乳腺组织在雌、孕激素周期性作用下发生增生与退化的过程。乳腺增生并不是炎症性或肿瘤性疾病,甚至其大部分情况下都是乳腺组织对激素的生理性反应,而不是真正的病变。现有少部分可能属于病变,其中出现非典型增生或发展成原位癌,甚至较终演变为为浸润性乳腺癌,但这个过程并不是呈线性进展。
临床与病理
乳腺增生多发生在30~40岁,常为双侧发病。临床症状为乳房胀痛和乳腺内多发性肿块,症状常与月经周期有关。有关这类疾病的病理诊断标准及分类,尚不统一,故命名较为混乱。一般组织学上将乳腺增生描述为一类以乳腺组织增生和退行性病变成特征的病变,伴有上皮和结缔组织的异常组合,包括囊性增生(cystic hyperplasia)病、小叶增生(lobular hyperplasia)、腺病(adenosis)和纤维性病(fibrous disease)。其中囊性增生病包括囊肿、导管上皮增生、乳头状瘤病、腺管型腺病和大汗腺样化生,它们之间有依存关系,但未必同时存在。
影像学表现
X线
X线表现因乳腺增生成份不同而各异。通常表现为乳腺内局限性或弥漫性片状、棉絮状或大小不等的结节状影,边界不清。反复增生退化交替的过程中,可出现组织退化、钙盐沉积,表现为边界清楚的点状钙化,大小从勉强能辨识的微小钙化至直径2~4 mm,轮廓多光滑、清晰,单发、成簇或弥漫性分布,若钙化分布广泛且比较散在,容易和恶性钙化区别,若钙化较局限而成簇,则易被误诊为恶性钙化。
需要注意的是在致密增生的背景上可合并癌瘤,此时易造成假阴性诊断。当小乳管高度扩张时可形成囊肿,大部分微小囊肿仅在镜下可见,乳腺X线摄影无法显示。少数囊肿可较大,肉眼下可见,X线表现为圆形或卵圆形密度较纤维腺瘤略淡或近似的阴影,单发或多发,边缘光滑、锐利(图1),局限性或弥漫性遍及全乳。很少数病例因囊内含乳酪样物而呈透亮影。
若囊肿较密集,可因相互挤压,使囊肿呈新月状表现,或在圆形影的某一边缘出现弧形压迹。因部分囊肿密度近似于纤维腺瘤,有时X线上难以准确识别乳腺囊肿和纤维腺瘤,需要结合临床、超声或MRI检查鉴别诊断。乳腺囊肿如有钙化多表现为囊壁弧线样钙化。
右乳X线头尾位;b。左乳X线头尾位;c。MRI平扫横断面T1WI;d。MRI平扫横断面T2WI。X线表现双乳多发大小不等圆形卵圆形影,边缘光滑、锐利,密度与邻近腺体密度近似;MRI平扫显示双乳腺内多发大小不等肿物,T1WI低信号,T2WI高信号,呈液体信号特征,边缘清晰光滑,内部信号均匀。
CT
CT平扫可见乳腺组织增厚,呈片状或块状多发致密影,密度略高于周围腺体,在增厚的组织中可见条索状低密度影。当有囊肿形成时,表现为圆形或椭圆形水样密度区,密度均匀,无强化。
MRI
在平扫T1WI,增生的导管腺体组织表现为低或中等信号,与正常乳腺组织信号相似;在T2WI上,信号强度主要依赖于增生组织内含水量,含水量越高信号强度亦越高。
动态增强检查,多数病变表现为多发或弥漫性斑片状或斑点状轻至中度的渐进性强化,随强化时间的延长强化程度和强化范围渐渐增高和扩大,强化程度通常与增生的严重程度成正比,增生程度越重,强化就越明显,严重时强化表现可类似于乳腺恶性病变,正确诊断需结合其形态学表现。
当导管、腺泡扩张严重,分泌物潴留时可形成大小不等囊肿,T1WI上呈低信号,T2WI上呈高信号(图1)。少数囊肿因液体内蛋白含量较高,T1WI上亦呈高信号。囊肿一般不强化,少数囊肿如有破裂或感染时,其囊壁可有强化。
荐 相关文章
 手机端查看更多优质内容
手机端查看更多优质内容
在线预约
绿色快速预约通道
阅读排行